失眠认知行为疗法(CBT-I)的实操
CBT-I全称失眠认知行为疗法(Cognitive Behavioral Therapy for Insomnia),是国际公认治疗慢性失眠的一线方案。我们中国成人失眠诊断与治疗指南(2023版)里面也提到CBT-I可减轻失眠严重程度,缩短睡眠潜伏时间,减少入睡后清醒时间,提高睡眠质量和效率,且无明显不良反应。
本篇主要是关于CBT-I的实操,我没有专门进修过这个内容,是综合各方面的资料总结了这篇,说的还是比较粗糙,大家将就着看。
CBT-I主要包括五个模块。
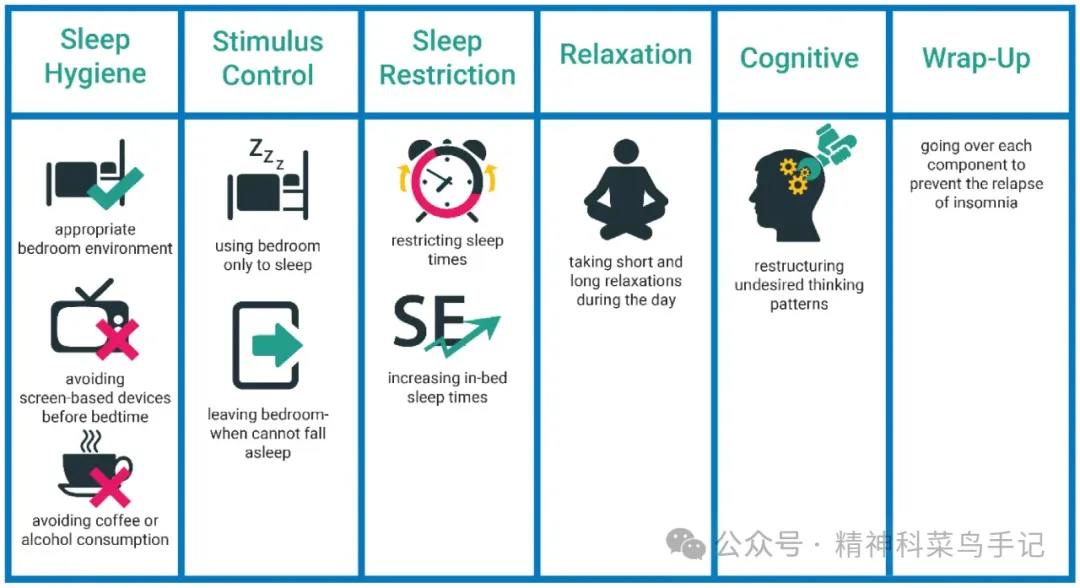
(1)刺激控制
巴甫洛夫的条件反射训练大家都听过,狗一听到铃铛便分泌唾液。而刺激控制便是要训练患者床与睡眠的联系,让患者一碰到床便有困意。
失眠患者常常躺在床上睡不着便开始焦虑,越发清醒睡不着,这时候与床建立联系的不是睡眠,而是焦虑。
为了建立床与睡眠的积极联系,要尽量做到:
①困了才上床;
②上了床便尝试入睡,不再看书/电子产品;
③如果感觉超过20分钟还睡不着,要起来到客厅做些其他事情,待重新困了再上床;
④无论昨晚睡得如何,第二天准时起来。
用大白话来说就是:床只能用于睡眠相关的事情,其他时候通通远离床。
注意事项:睡不着起来到客厅活动这个过程有可能重复多次,其实很难坚持,特别是冬天被窝外面很冷,但刺激控制的疗效也是CBT-I里最为确定的。
(2)睡眠限制
失眠患者往往倾向于早早上床等待睡着,或在白天小睡/早上赖床企图“补觉”。他们不知道这样的做法会降低夜间睡眠需求,往往导致夜眠更差。
睡眠限制便是要减少这类“晚上提早上床”或“白天赖床补觉”的行为,通过限制卧床时间,积累睡眠压力/驱动力(sleep pressure,清醒时大脑分泌“腺苷”,腺苷不断积累,会让人产生疲倦感和睡意)来提高入睡效率和睡眠质量。
用大白话来说就是:晚上睡不好,白天不能睡,而且还得把自己搞累,晚上才能好睡!
注意事项:此法需结合睡眠日记使用,计算睡眠效率=(实际睡眠时间/卧床时间)*100%,尽量让睡眠效率控制在85%-90%,老年人可以降低一点。卧床时间不能小于4.5小时。根据一周的睡眠效率调整下周的卧床时间,比如睡眠效率低于85%,便减少15~20 min 在床时间;睡眠效率高于90%,可增加15~20 min 在床时间,目的都是提高睡眠效率。
此法因限制白天睡眠,不允许患者补觉,患者在初期可能出现日间困倦、疲惫,难以坚持,故应提前说好可能情况,让患者有心理准备,鼓励患者坚持。
(3)松弛训练(放松训练)
鼓励患者平时做些松弛训练,包括呼吸放松、肌肉放松及现在很流行的正念放松等,用于缓解睡前焦虑、紧张等,间接改善睡眠。
注意事项:此法一般作为前两个方法的辅助。患者应尽量避免追求完美,否则松弛训练反而不松弛,结果适得其反。
(4)认知重建
失眠患者往往对睡眠存在错误的认知,非此即彼、以偏概全等,如“每天必须睡够8小时”、“如果我睡不着明天就上不了班”、“我睡不着就完蛋了”...
通过让患者认识到自己对睡眠的自动化思维,引导患者通过自身事实依据检验这些思维是否真的会出现,如“睡不够8小时会有严重后果吗”“既往某晚失眠的第2天真的完全无法工作吗”,重建患者对睡眠后果的正确认识,鼓励患者以积极的态度应对失眠。如有条件,应向患者科普睡眠相关知识,包括睡眠-觉醒周期等。
注意事项:此法运用得好有利于预防患者失眠复发,但需要根据每个患者的认知特点施加个体化治疗。
(5)睡眠卫生教育
此法主要是向患者提供良好的睡眠tips参考、科普睡眠相关知识,鼓励患者养成良好睡眠习惯,包括:
①避免睡前剧烈运动或过度兴奋活动(起码睡前3小时);
②白天限制咖啡因、浓茶、酒精摄入(至少睡前6小时);
③卧室的灯光尽量柔和;
④准备入睡时保持卧室黑暗、安静、温度适宜等。
注意事项:此法单用无效,需结合前面4种方法或药物。

对这5个模块,我是这样记的:模块1-3属于行为内容,需要患者本人身体力行去做,从刺激控制---睡眠限制---松弛训练,难度逐渐下降。模块4属于认知内容,模块5属于教育内容,需要患者用头脑去意识、理解和接纳,从认知重建---睡眠卫生教育,难度下降。“行为-认知-教育”循环打破失眠魔咒~
CBT-I主要包括五个模块:刺激控制、睡眠限制、松弛(放松)训练、认知重建、睡眠卫生教育,可以说是认知和行为治疗的组合方案。这五个模块其实疗效各有差异,需根据患者情况灵活组合使用,不一定要全做到。现在已有简化后的失眠简短行为治疗(brief therapy for insomnia,BTI),强调核心的“刺激控制、睡眠限制”这两种行为治疗成分,再有针对性地进行认知干预、放松训练,疗效还算肯定,省时省力。
2024年一篇发表于JAMA Psychiatry(IF=22.5)的Meta分析纳入了241项试验,涉及31452名参与者,结果提示:认知重建(特别是比较新的正念Mindfulness therapy;接纳承诺疗法Acceptance and commitment therapy)、刺激控制、睡眠限制以及治疗师与患者面对面进行治疗(而不是通过电话、网络等远程方式)可能对慢性失眠障碍更有效,而睡眠卫生教育并非必需,松弛训练可能具有潜在的反作用(所以一开始建议在治疗师面对面情景下进行,患者应尽量避免追求完美,否则会适得其反,松弛训练反而不松弛了)。